Introduzione
Nell’ottica di indagare la presenza di burnout nelle professioni sanitarie della Riabilitazione, ci siamo imbattuti in una numerosa letteratura scientifica, che tuttavia trattava tale argomento soprattutto in relazione ad altre figure dell’helping professions (quali medici, infermieri, psicologi, assistenti sociali).
Tale studio è stato intrapreso con l’obiettivo di approfondire l’argomento nei professionisti della riabilitazione quali fisioterapisti, logopedisti e terapisti occupazionali, mettendoli a confronto con i professionisti dell’area infermieristica.
Per burnout intendiamo una sindrome che, nel suo manifestarsi, induce un disagio emotivo, la sensazione di essere sopraffatti e di perdere il controllo della situazione (Fassio, Galati, 2002); i sintomi si manifestano sia a livello cognitivo che emotivo, comportamentale, somatico.
Il disagio può colpire in particolare coloro che hanno investito di più nella professione in termini di aspettative e non trovano gli strumenti per controllare la situazione (Freudenberger, 1980). Si crea un circolo vizioso di frustrazioni che, se non affrontato in maniera diretta, porta all’isolamento e all’adozione di strategie quali: apatia, abbandono dell’attività, stili di vita non salutari.
Come detto, il fenomeno si manifesta prevalentemente nelle helping professions: quelle professioni incentrate sulla relazione d’aiuto definita come un “rapporto asimmetrico” (Jervis, 2001) operatore-utente, in cui la prima figura intende sviluppare ed accrescere l’altra (Di Nuovo, Commodori, 2004).
Questo studio ha come obiettivo la descrizione del fenomeno del burnout nelle professioni sanitarie afferenti all’area riabilitativa (fisioterapisti, logopedisti e terapisti occupazionali), viene individuata la sua prevalenza e valutate le dimensioni psicologiche correlate, cioè lo stress lavorativo e i fattori di personalità. Sono quindi stimate le eventuali conseguenze in termini di disturbi mentali ed infine gli operatori della riabilitazione sono confrontati rispetto al fenomeno del burnout con un gruppo egualmente numeroso di infermieri.
Il disagio psicologico che può portare all’insorgenza della sindrome del burnout, come sperimentato, è una questione importante e trasversale rispetto alle varie figure professionali sanitarie, a causa dei costi elevati che comporta, in termini di risorse sia umane che economiche (Li Calzi et al., 2006).
Lavorare con persone che hanno problemi frequenti , rapportarsi costantemente ed avere a che fare con le loro emozioni richiede sia buone capacità tecniche che relazionali.
In questo senso il tema della misurazione riveste un ruolo cruciale: l’analisi del clima organizzativo è utilizzata per capire quale rappresentazione gli operatori sanitari abbiano del lavoro e per conoscere a fondo lo stato di salute di essi.
Il grande interesse nasce dalle molteplici conseguenze che il burnout comporta sia a livello individuale che collettivo in termini di spesa sociale, alterazione della comunicazione operatore sanitario – paziente ed una conseguente mancata o cattiva fruizione dei servizi e delle risorse. (Hatinen M. et al., 2007 ; Piko, 2006).
Obiettivi della ricerca
- - STIMARE la prevalenza del burnout e DESCRIVERE il fenomeno nelle professioni sanitarie afferenti all’area riabilitativa (Fisioterapisti, Logopedisti e Terapisti Occupazionali).
- - VALUTARE le dimensioni psicologiche correlate al burnout, quali lo stress lavorativo e i fattori di personalità e STIMARE le eventuali conseguenze in termini di disturbi mentali.
- - CONFRONTARE il fenomeno del burnout in un campione di operatori dell’area riabilitativa con un gruppo egualmente numeroso di operatori dell’area infermieristica.
Materiali e metodi
Lo studio è un indagine descrittiva dove vengono raccolte informazioni auto valutative.
Sono stati utilizzati per le seguenti variabili i corrispondenti strumenti di valutazione:
- - Informazioni socio – demografiche: Scheda socio – demografica.
- - Livello di Burnout: MBI (Maslach Burnout Inventory);
- - Analisi di Salute Organizzativa: MOHQ (Multidimensional Organizational Healt Questionnaire);
- - Profilo psicopatologico: SCL – 90 (Symptom Check List);
- - Profilo di personalità: ACL (Adjective Check List) sè reale.
Il campione è costituito da 155 professionisti ( 23,9% maschi e 76,1% femmine; età media 39,09 anni; ds 11,166) divisi in tre gruppi: 111 Fisioterapisti, 24 Logopedisti, 20 Terapisti Occupazionali.
Sono stati reclutati tutti i professionisti afferenti ai tre profili (protetti dall’anonimato) occupati in strutture pubbliche e private quali ospedali, cliniche riabilitative ed ambulatori del territorio laziale e umbro che, previa autorizzazione della struttura sanitaria, sono stati interpellati e hanno aderito alla ricerca.
Il campione è stato indagato attraverso scale di valutazione e test, costituite da:
- - MBI (Maslach Burnout Inventory);
- - MOHQ (Multidimensional Organizational Healt Questionnaire);
- - SCL – 90 (Symptom Check List);
- - ACL (Adjective Check List) sè reale.
Ciascuno dei 155 questionari, è stato sottoposto ad un attento controllo, finalizzato a verificarne la completezza e la correttezza nella compilazione, quindi i dati sono stati organizzati in tabelle che ne consentissero una efficace ed adeguata lettura.
La fase di elaborazione dei dati empirici ottenuti è stata condotta con una specifico programma statistico: l’SPSS (Statistical Package for Social Sciense). ver. 20 .0.
Il loro confronto è stato effettuato mediante l’utilizzo del T –test, Chi Quadro e Anova f, sono state considerate differenze statisticamente significative quelle con un valore di : * p < 0.05; ** p < 0.01.
Le modalità, le finalità della ricerca e le indicazioni specifiche per la compilazione dei questionari, sono state presentate agli operatori singolarmente dando garanzia di anonimato a ciascun partecipante.
I questionari sono stati ritirati 20 giorni dopo la data di consegna.
Il campione di confronto è costituito da:155 infermieri (65 maschi e 90 femmine ;età media 40,6 anni;ds 10,4) divisi in 3 gruppi: 50 di area chirurgica, 55 di area medica e 50 di area pediatrica, impiegati in reparti ospedalieri dell’Azienda Policlinico Umberto I di Roma. Il periodo di rilevazione dei dati è stato compreso tra aprile e luglio 2010.
Sono stati reclutati tutti gli infermieri (protetti dall’anonimato) di alcuni reparti chirurgici, medici e pediatrici del Policlinico “Umberto I °” di Roma che, interpellati, hanno aderito spontaneamente alla ricerca.
Entrando nello specifico degli strumenti di indagine utilizzati in entrambi i gruppi di ricerca (riabilitatori e infermieri), è stato utilizzato per l’analisi dell’eventuale grado di burnout, il Maslach Burnout Inventory, messo a punto da Christina Maslach e Susan Jackson (1981), nell’adattamento italiano standardizzato di Sirigatti e Stefanile (1993, 1988, 1984) che attualmente è in assoluto lo strumento più diffuso ed impiegato nella ricerca e nella clinica organizzativa.
Le numerose ricerche condotte dalla Maslach, infatti, l’avevano portata a qualificare la sindrome come risultante dell’interazione di tre differenti forme di disagio psicosociale, cioè l’esaurimento emotivo, la depersonalizzazione, la ridotta realizzazione personale, ogni aspetto viene misurato da un’apposita scala:
- - la sottoscala Esaurimento Emotivo (Emotional Exhaustion, EE) esamina la sensazione di essere inaridito emotivamente ed esaurito dal proprio lavoro e si compone di nove items;
- - la sottoscala Depersonalizzazione (Depersonalisation, DP) identifica una risposta fredda e impersonale nei confronti delle persone che ricevono la prestazione professionale ed è basata su cinque items.
- - la sottoscala Realizzazione Personale (Personal Accomplishement, PA) misura la sensazione relativa alla propria competenza e al proprio desiderio di successo nel lavorare con gli altri ed è costituita da otto items.
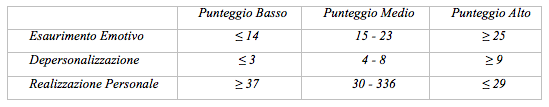
In totale il questionario è composto da ventidue affermazioni alle quali il soggetto risponde indicando la frequenza con la quale esperisce la sensazione espressa dal singolo item con una modalità di risposta su una scala di tipo Likert a sei punti, completamente definiti da “mai” a “ogni giorno”, il burnout perciò è considerato come una variabile continua da basso, moderato e alto.
I punteggi sono considerati alti se cadono nel terzile superiore della distribuzione, medi se si collocano nel terzile medio e bassi se cadono nel terzile inferiore.
Nello studio in esame il valore presenza di burnout è stato attribuito qualora dalla combinazione dei punteggi delle 3 sottoscale (EE, DP, PA) siano risultati almeno due punteggi medi e uno alto.
Versione italiana del Maslach Burnout Inventory-General Survey
Per quanto riguarda la salute organizzativa, si è scelto di utilizzare il MOHQ, Questionario Multidimensionale della Salute Organizzativa (Multidimensional Organizational Health Questionnaire) di Avallone e Paplomatas, validato su un campione di 34.000 soggetti, basato sul costrutto di “salute organizzativa”, spostando l’attenzione dai livelli di stress individuale al grado complessivo di benessere di una realtà lavorativa, valutato tramite la misurazione della percezione individuale rispetto a quattordici dimensioni di salute organizzativa (per es. chiarezza degli obiettivi, equità, cultura della sicurezza e prevenzione) e tre indicatori di esito.
Il Questionario consente di monitorare le dimensioni della salute organizzativa nel contesto lavorativo, nel suo complesso e/o per singoli settori, le informazioni raccolte vengono elaborate e sintetizzate sotto forma di tabelle e grafici che rappresentano una “fotografia“ dell’organizzazione per come essa viene “vista” e percepita dai dipendenti, in termini di aree di maggior benessere e salute e aree di maggior criticità sui quali è auspicabile un intervento di miglioramento e sviluppo.
Il Questionario Multidimensionale della Salute Organizzativa è stato costruito sulla base delle dimensioni e degli indicatori che compongono il costrutto di salute organizzativa.
Gli indicatori
Un indicatore è un parametro che permette di avere una sintetica rappresentazione di un fenomeno complesso. Gli indicatori di salute organizzativa sono parametri che rilevano caratteristiche del contesto lavorativo e dei suoi attori. Sono stati individuati e testati empiricamente 12 indicatori positivi e 13 indicatori negativi.
Indicatori positivi
1. Soddisfazione per l’organizzazione. | Gradimento per l’appartenenza a un’organizzazione ritenuta di valore.
2. Voglia di impegnarsi per l’organizzazione. | Desiderio di lavorare per l’organizzazione, anche oltre il richiesto.
3. Sensazione di far parte di un team. | Percezione di puntare, uniti, verso un obiettivo. Percezione di una coesione emotiva nel gruppo.
4. Voglia di andare al lavoro. | Quotidiano piacere nel recarsi al lavoro.
5. Sensazione di autorealizzazione. | Sensazione che, lavorando per l’organizzazione, siano soddisfatti anche bisogni personali.
6. Convinzione di poter cambiare le condizioni negative attuali. | Fiducia nella possibilità che l’organizzazione abbia la capacità di superare gli aspetti negativi esistenti.
7. Rapporto equilibrato tra vita lavorativa e privata. | Percezione di un giusto equilibrio tra lavoro e tempo libero
8. Relazioni interpersonali positive. | Soddisfazione per le relazioni interpersonali costruite sul posto di lavoro.
9. Valori organizzativi condivisi. | Condivisione dell’operato e dei valori espressi dall’organizzazione.
10. Credibilità del management. | Fiducia nelle capacità gestionali e professionali della dirigenza.
11. Stima del management. | Apprezzamento delle qualità umane e morali della dirigenza.
12. Percezione di successo dell’organizzazione. | Rappresentazione della propria organizzazione come apprezzata all’esterno.
Indicatori negativi
1. Risentimento verso l’organizzazione. | Provare rancore-rabbia nei confronti della propria organizzazione fino ad esprimere un desiderio di rivalsa.
2. Aggressività inabituale e nervosismo. | Espressione di aggressività, anche solo verbale, eccedente rispetto all’abituale comportamento della persona, che può manifestarsi anche al di fuori dell’ambito lavorativo. Irritabilità.
3. Sentimento di inutilità. | La persona percepisce la propria attività come vana, inutile, non valorizzata.
4. Sentimento di irrilevanza. | La persona percepisce se stessa come poco rilevante, quindi sostituibile, non determinante per lo svolgimento della vita lavorativa dell’organizzazione.
5. Sentimento di disconoscimento. | La persona non sente adeguatamente riconosciuti né le proprie capacità né il proprio lavoro.
6. Insofferenza nell’andare al lavoro. | Esistenza di una difficoltà quotidiana nel recarsi al lavoro.
7. Disinteresse per il lavoro. | Scarsa motivazione che può o meno esprimersi anche attraverso comportamenti di scarso rispetto di regole e procedure e nella qualità del lavoro.
8. Desiderio di cambiare lavoro. | Desiderio chiaramente collegato all’insoddisfazione per il contesto lavorativo e/o professionale in cui si è inseriti.
9. Pettegolezzo.| Quando il pettegolezzo raggiunge livelli eccessivi è considerato come un indicatore di malessere fino a diventare quasi un sostituto dell’attività lavorativa.
10. Aderenza formale alle regole e anaffettività lavorativa. | Pur svolgendo i propri compiti e attenendosi alle regole e procedure dell’organizzazione, la persona non partecipa emotivamente ad esse. Sensazione di lavorare meccanicamente.
11. Lentezza nella prestazione. | I tempi per portare a termine i compiti lavorativi si dilatano con o senza autopercezione del fenomeno.
12. Confusione organizzativa in termini di ruoli, compiti, ecc. | I soggetti organizzativi e/o clienti non hanno chiaro “chi fa cosa”, senza che, a volte, ciò determini disagio e desiderio di porvi rimedio.
13. Venir meno della propositività a livello cognitivo. | È assente sia la disponibilità ad assumere iniziative che il desiderio di sviluppo delle proprie conoscenze professionali.
Le dimensioni
Il costrutto di salute organizzativa è fondato sulla considerazione delle dimensioni che influenzano lo stato di salute di individui e organizzazioni.
In termini semplificati un’organizzazione può considerarsi in buona salute se:
1. Allestisce un ambiente di lavoro salubre, confortevole e accogliente. | Comfort dell’ambiente di lavoro
2. Pone obiettivi espliciti e chiari ed è coerente tra enunciati e prassi operative. | Chiarezza obiettivi organizzativi
3. Riconosce e valorizza le competenze e gli apporti dei dipendenti e libera nuove potenzialità. | Valorizzazione delle competenze
4. Ascolta attivamente. | Ascolto attivo
5. Mette a disposizione le informazioni pertinenti al lavoro. | Disponibilità delle informazioni
6. É in grado di governare l’espressione della conflittualità entro livelli tollerabili di convivenza. | Gestione della conflittualità
7. Stimola un ambiente relazionale franco, comunicativo, collaborativi. | Relazioni interpersonali collaborative
8. Assicura scorrevolezza operativa e supporta l’azione verso gli obiettivi. | Scorrevolezza operativa
9. Assicura equità di trattamento a livello retributivo, di assegnazione di responsabilità, di promozione del personale. | Equità organizzativa
10. Mantiene livelli tollerabili di stress. | Fattori di stress
11. Stimola, nei dipendenti, il senso di utilità sociale contribuendo a dare senso alla giornata lavorativa dei singoli e al loro sentimento di contribuire ai risultati comuni. | Senso di utilità sociale
12. Adotta le azioni per prevenire gli infortuni e i rischi professionali. | Sicurezza e prevenzione infortuni.
13. Definisce i compiti dei singoli e dei gruppi garantendone la sostenibilità. | Tollerabilità dei compiti
14. È aperta all’ambiente esterno e all’innovazione tecnologica e culturale. | Apertura all’innovazione.
Tornando alla descrizione delle scale di valutazione utilizzate per la ricerca, la Symptom Check List-90. – SCL-90 (Derogatis, 1983); con adattamento italiano di Derogatis e Dalla Pietra (1994), è una scala che valuta, attraverso una procedura self-report, nove dimensioni sintomatiche (Somatizzazione, Ossessività – Compulsività, Sensibilità ai Rapporti Interpersonali, Depressione, Ansia, Ostilità, Ideazione paranoide, Ansia Fobica; Psicoticismo) (Fig. 4.1.).
Lo strumento si compone di 90 items, descrittori di sintomi, ai quali il soggetto risponde segnando un punteggio su una scala Likert che va da 0 (per niente) a 4 (moltissimo), in base allo stato sintomatico della settimana precedente. L’SCL-90 è uno strumento di facile applicazione e ampiamente riconosciuto (Blomberg et al., 2001).
Attualmente l’SCL-90 è uno dei test più utilizzati per configurare i sintomi psicologici in quanto ne rileva la gravità, discrimina i sintomi internalizzanti da quelli esternalizzanti e permette una distinzione tra gruppi clinici e non. Proprio per le sue qualità è stato effettuato uno studio ulteriore di adattamento italiano da cui è emersa la versione Revised (Sarno, 2011).
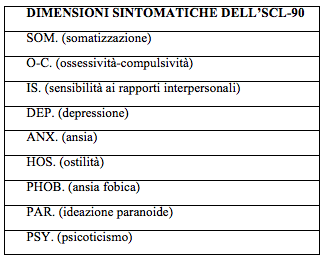
Fig. 1 - Le dimensioni dell’SCL-90
Proseguendo con la descrizione dei materiali utilizzati per la ricerca, l’Adiective Check List (A.C.L.) è un test fondato sul linguaggio e più particolarmente su quella classe di vocaboli (aggettivi) che è stata sviluppata per la descrizione e la caratterizzazione.
Si tratta di un test idiografico e a scelta libera, nel senso che le descrizioni di un
particolare individuo riflettono le sue peculiarità personali, ed inoltre la scelta di un aggettivo non ha nessuna influenza sulla scelta di un altro.
Nel formulare una descrizione, compresa la descrizione di se stesso, chi compila il test deve semplicemente contrassegnare quegli aggettivi che sembrano adatti a dare un quadro completo, analitico e differenziato di sé.
Il vantaggio di questa tecnica della lista da contrassegnare è che essa può offrire parole e idee comunemente utilizzate nella descrizione della vita di ogni giorno in un modo di presentarsi che è sistematico e standardizzato.
L’ACL può inoltre essere impiegato per descrivere il sé ideale, il sé proiettato nel futuro o nel passato, un’idea, una teoria o quasi ogni altra cosa, la gamma di applicazioni è infatti quasi senza limiti.
In questo lavoro è stato utilizzato, nella versione italiana di Gough, Heilbrun e Fioravanti (1992), per far si che i partecipanti alla ricerca si descrivessero come persone reali, come operatori sanitari reali.
Per la sua snellezza e semplicità d’uso, ha trovato rapidamente vasto impiego in azienda, non solo per la selezione del personale, ma anche in programmi di formazione e per la valutazione del potenziale.
È infatti, relativamente semplice, servendosi di questo test, costruire profili specifici per particolari compiti o professioni: di conseguenza, è possibile misurare direttamente la maggiore o minore aderenza di ciascun soggetto al profilo richiesto, solitamente è usato in maniera complementare con altri test (MMPI 2) per l’approfondimento della personalità.
Il test prevede una grigliatura composta da 37 scale che coprono 5 aree determinate: il modus operandi della persona, i suoi bisogni, la sua originalità ed intelligenza, le sue peculiarità ed infine delle informazioni per la sua analisi transazionale, il range di normalità è compreso tra valori che vanno da 40 a 60.
È stata utilizzata una Scheda socio – demografica per indagare: genere, età, stato civile, numero figli, qualifica professionale, sede lavorativa, anni di lavoro, ore di lavoro/settimanali, ore di straordinario/settimanali, giorni di malattia anno precedente, distanza dal luogo di lavoro in tempi di percorrenza in minuti, precedenti contatti con psicologi o psichiatri.
Risultati, tabelle e grafici
Dai risultati emerge che il 16% dei riabilitatori risulta essere a rischio burnout (tab. 1); non ci sono differenze statisticamente significative tra i tre gruppi (Fisioterapisti, Logopedisti e Terapisti Occupazionali) nonostante si rilevi una percentuale maggiore di burnout nei Terapisti Occupazionali. Per quanto riguarda le tre componenti del burn-out individuate dal test di Maslach Burnout Inventory: Esaurimento Emotivo, Realizzazione Personale e Depersonalizzazione; non ci sono differenze statisticamente significative (tab. 2).
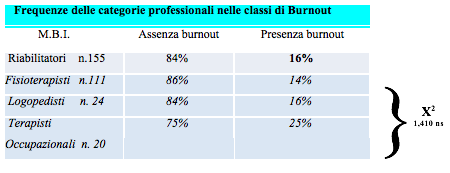
Tab. 1 - Frequenza delle categorie professionali nelle classi di Burnout
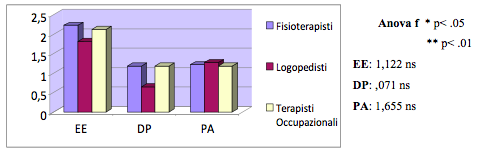
Tab. 2 - Valori medi delle sottoscale MBI nelle categorie professionali
I riabilitatori sono stati suddivisi in due gruppi: 1. Presenza burnout, 2. Assenza burnout e in base a ciò sono stati confrontati con le variabili anagrafiche qualitative, sesso, stato civile e figli, non sono state rilevate differenze statisticamente significative tra i due gruppi (tab. 3).
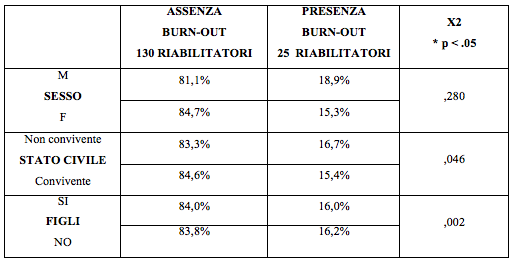
Tab. 3 - Confronto e test X² tra Burnout e variabili anagrafiche qualitative
Dall’analisi delle variabili quantitative al test MOHQ (tab. 4) (valori negativi <2,6 valori positivi > 2,9), risulta che i riabilitatori a rischio burnout sono in media più giovani (35,24 anni) rispetto a quelli non a rischio (39,83 anni). Il gruppo a rischio burnout ha in media meno anni di lavoro totali (10, 92 anni) rispetto a chi non è a rischio (14,72 anni). Le differenze tra i due gruppi per le variabili sopracitate (età e anni totali di lavoro) risultano essere statisticamente significative.
Ad avere influenza maggiore sul rischio burnout (differenze statisticamente significative) sono invece la percezione di un ambiente lavorativo fisicamente disagevole, percezione negativa dell’efficienza e della sicurezza sul luogo di lavoro e infine l’alta percezione del conflitto (tab. 4)
Sono stati rilevati punteggi negativi (<2,6) in entrambi i gruppi (Si Bo e No Bo) con differenze statisticamente significative (anche se il punteggio risulta più basso nel gruppo in BO) per quanto riguarda: la percezione negativa dei dirigenti e dell’equità organizzativa, la percezione di una chiusura nei confronti dell’innovazione, la percezione di una bassa soddisfazione professionale (tab. 4)
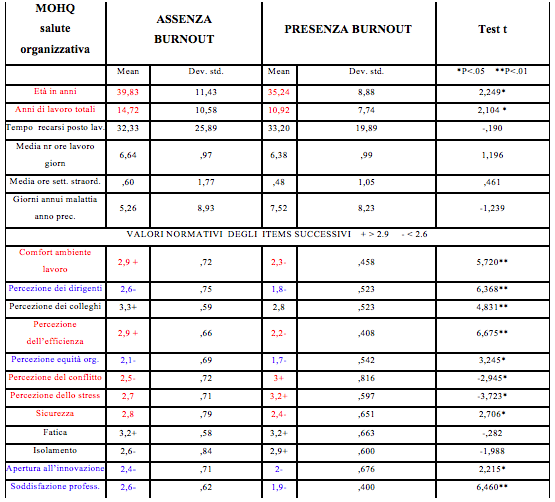
Tab. 4 - MOHQ Salute organizzativa, risultati
Per quanto riguarda il profilo sintomatologico (SCL-90), il burnout nei riabilitatori determina essenzialmente disturbi da somatizzazione (Tab. 5), con differenze statisticamente significative e clinicamente rilevanti tra i due gruppi.
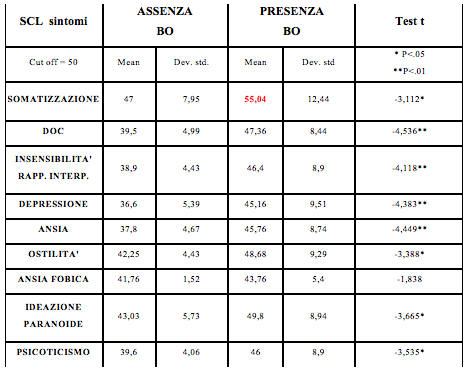
Tab. 5 - SCL-90 risultati
Per quanto riguarda il profilo psicologico analizzato con il Test ACL sé reale (Tab. 6), risulta che:
- - i riabilitatori a rischio BO sentono meno bisogno di comprendere gli altri, di proteggerli e di aiutarli (INT, NUR, AFF, HET).
- - nonostante ciò si sforzano di essere concilianti ma tendono a sviluppare irritabilità (AGG).
- - hanno poca fiducia in loro stessi e bassa capacità di adattamento personale (S-CFD, P-ADJ).
- - sentono tuttavia il bisogno di migliorarsi psicologicamente (CRS).
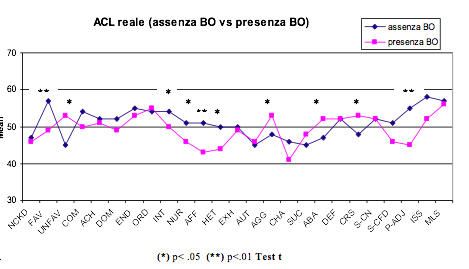
Tab. 6 - ACL sé reale, Risultati
Successivamente il campione dei riabilitatori (n = 155) è stato confrontato con un gruppo di infermieri (n = 155), occupati al Policlinico Umberto I di Roma.
Il confronto dati al test MBI, mostra che il burnout è meno prevalente nei riabilitatori (16%) rispetto agli infermieri (32%) e la differenza è statisticamente significativa (Tab. 7). Il confronto dati per le sottoscale MBI, mostra che i riabilitatori e gli infermieri a rischio burnout manifestano lo stesso elevato livello di Esaurimento Emotivo (EE). I riabilitatori rispetto agli infermieri hanno un alto livello di Depersonalizzazione (DP), vivono tuttavia un maggior livello di Realizzazione Professionale. (Tab. 8).
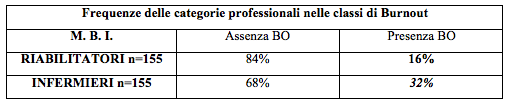
Tab. 7 - Confronto dati al test M.B.I
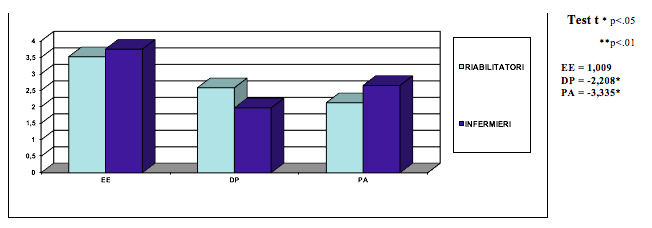
Tab 8. - Valori medi delle sottoscale M.B.I. nelle categorie professionali
Per quanto riguarda il Test MOHQ (salute organizzativa) tra i due gruppi si evince che il burnout esordisce prima nei riabilitatori (a 35 anni e dopo 11 anni di lavoro) rispetto agli infermieri (a 43 anni e dopo 18 anni di lavoro), tali differenze sono statisticamente significative (Tab. 9).
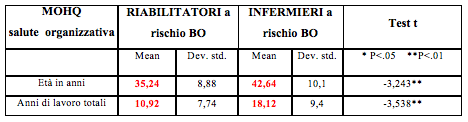
Tab. 9 - Confronto dati al MOHQ
Il confronto dati al test SCL-90 (profilo sintomatologico) mostra che il burnout nei riabilitatori determina conseguenze meno gravi ed estese in termini di disturbo mentale (solo disturbi somatoformi) rispetto agli infermieri che invece soffrono di vari e più gravi disturbi mentali (ossessioni, fobie, depressione, ostilità, psicoticismo etc.) (Tab. 10).
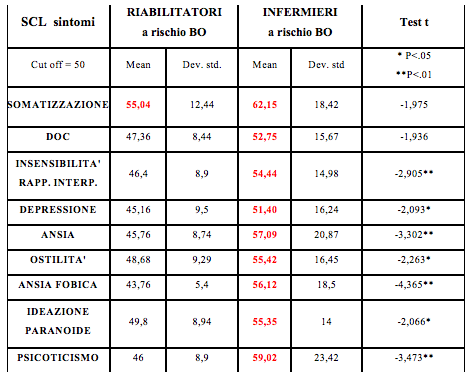
Tab. 10 - Confronto dati al test SCL-90
Discussione
Analizzando i dati risultanti al Test MBI (tab. 1 e 2), la prevalenza del burnout nei riabilitatori è del 16%, risultato in linea con i dati della Letteratura le cui percentuali vanno dal 4% al 21% (Pavlakiset et al, 2010; Serrano Gisbert et al., 2009). Da notare che la categoria dei Terapisti Occupazionali ha una più alta percentuale di burnout (25%) contro il 14% dei Fisioterapisti e il 16% dei Logopedisti, anche se le differenze tra i tre profili non sono statisticamente significative. Anche per quanto riguarda i valori delle sottoscale del MBI (EE, DP, PA) non sono emerse differenze statisticamente significative, ciò indica che i tre profili tendono ad andare incontro al burnout in maniera uniforme, probabilmente in funzione delle caratteristiche comuni ai vari profili professionali e forse anche a tutte le helping profession: la stretta analogia relativa al tipo di utenza, la comune finalità riabilitativa dei tre profili e il tipo di relazione con il paziente. Si evince inoltre che ad un confronto con il test Chi – Quadro tra il burnout e le variabili socio demografiche, il sesso, il numero dei figli e lo stato civile non rientrano tra i fattori predisponenti al burnout (differenze riscontrate non statisticamente significative).
Al test MOHQ (salute organizzativa) (tab. 4) si evince che i riabilitatori a rischio burnout sono più giovani (35 anni) rispetto a chi non è a rischio (40 anni) e la sindrome insorge dopo 11 anni di lavoro, questi dati sono in linea con lo studio di Maslach, Schaufeli e Leiter (2001) sulle variabili socio demografiche, ed ha infatti evidenziato che l’età ha la maggiore correlazione con il burnout: il rischio di sviluppare la sindrome è più alto agli inizi di carriera, le motivazioni individuate dai tre studiosi indicano l’eventualità che i giovani operatori che entrano in burnout lascino successivamente il lavoro, così che a lungo termine rimangono operativi solo gli individui più resistenti. Quindi molto probabilmente i riabilitatori se superano il momento di adattamento (dopo 10 anni di lavoro) la probabilità di incorrere nella sindrome si abbassa.
Le fonti di stress lavorativo statisticamente significative tra chi è in burnout rispetto a chi non è in burnout sono:
- - La percezione di un ambiente lavorativo fisicamente disagevole (scarsa pulizia, illuminazione, temperatura, spazio disponibile per persona, ambiente rumoroso, basso livello dei servizi igienici etc.).
- - La percezione negativa dell’efficienza del reparto/ambulatorio ( poca chiarezza nella definizione degli obiettivi dell’organizzazione, scarsità di mezzi e risorse, difficoltà nella risoluzione dei problemi organizzativi, ambiguità nel ruolo e nei compiti etc.).
- - La percezione alta del conflitto (persone che vengono emarginate e che vengono sottoposte a fenomeni di prepotenze, ingiustizie, violenze psicologiche e percezione di conflitti tra i dirigenti).
- - La percezione negativa della sicurezza sul luogo di lavoro ( poco interesse da parte delle strutture per la salute nell’ambiente di lavoro, basso livello delle misure di sicurezza: impianti elettrici, polveri, rumorosità, etc.).
Degno di nota sono i dati negativi (differenze statisticamente significative) individuati in entrambi i gruppi (Si Bo, No Bo) per quanto riguarda:
- - La percezione negativa dei dirigenti (trattamento dei dipendenti non equo, incoerenza tra obiettivi dichiarati e comportamenti, non coinvolgimento dei dipendenti nelle decisioni sul proprio lavoro, poco ascolto alle richieste fatte, poca diffusione delle informazioni necessarie)
- - La percezione negativa dell’equità organizzativa (non vengono offerte le stesse opportunità di carriera per tutti, non viene premiato l’impegno sul lavoro con riconoscimenti economici o visibilità sociale, ci sono poche offerte di aggiornamento professionale da parte dell’organizzazione, non vengono forniti incentivi economici in base all’efficacia delle prestazioni)
- - La percezione di una chiusura nei confronti dell’innovazione (poca propensione all’acquisto di nuove tecnologie, all’accoglienza delle richieste dei clienti, all’introduzione di nuove professionalità, nel confrontarsi con le esperienze delle altre organizzazioni etc.)
- - La percezione di una bassa soddisfazione professionale (insoddisfazione per la propria organizzazione, sfiducia in un cambiamento in positivo e nelle capacità gestionali e professionali della dirigenza, insofferenza nell’andare a lavoro, risentimento verso l’organizzazione, aggressività e nervosismo, mancanza di idee e assenza di iniziativa etc.)
Si può tentare di spiegare questo ultimo dato con il fatto che, i riabilitatori sentendosi meno partecipi delle scelte organizzative, rispondono difendendosi e distaccandosi emotivamente dall’organizzazione, rifiutando un eccessivo “coinvolgimento” con la struttura stessa.
Non sono motivo di stress invece le relazioni interpersonali con i colleghi, la fatica (fisica e mentale) e l’isolamento.
Al Test SCL- 90 (tab. 6) si rileva che i riabilitatori a rischio burnout soffrono di disturbi somatoformi, ciò è indice che la tensione emotiva viene tenuta dentro, controllata e infine scaricata nel fisico. Al Test ACL sé reale (tab. 7) si evince che il campione in esame a rischio burnout ha utilizzato un maggior numero di aggettivi negativi per descrivere come percepisce sé stesso, rispetto al gruppo No BO, e si rileva un maggior distacco emotivo nei confronti dei pazienti, si vedano i punteggi bassi nell’area “bisogno di comprendere gli altri” “di proteggerli e aiutarli” “bisogno di associarsi” quindi più interessato a sé piuttosto che a creare rapporti esterni sia con persone del proprio che dell’altro sesso. Ad un certo punto le risorse emotive del gruppo a rischio burnout tendono ad esaurirsi, dopo lunghi sforzi nell’essere concilianti con gli altri (colleghi, pazienti, superiori) sviluppano irritabilità, che rivolgono verso gli altri e sé stessi. Tendenzialmente il gruppo a maggior rischio burnout ha poca fiducia in sé stesso e basse capacità di adattamento personale a situazioni nuove, impreviste. Tale rigidità è tipica anche delle personalità ansiose, sottomesse, che temono il coinvolgimento, nonostante ciò, sono stati rilevati punteggi alti nella “disposizione a migliorarsi psicologicamente” segno evidente che c’è da parte del gruppo a rischio burnout la consapevolezza del disagio, del “problema” e il fatto che “si mettano in discussione” è positivo, perché potrebbe aumentare la possibilità di una richiesta di “aiuto” a professionisti psicologi/psichiatri e quindi a poter iniziare il percorso verso la guarigione.
Dal confronto dei dati dei due campioni (riabilitatori e infermieri) si evince che la prevalenza del burnout è nei riabilitatori del 16% contro il 32% degli infermieri (Tab. 7) le due professioni pur avendo elementi comuni nei rispettivi profili professionali (la prevenzione, la cura e la riabilitazione di soggetti malati e disabili), differiscono però in alcune aree:
- - Il fisioterapista lavora, valuta e tratta le disfunzioni presenti nelle aree della motricità, delle funzioni corticali superiori e viscerali conseguenti ad eventi patologici, a varia eziologia, congenita o acquisita. Il fisioterapista pratica autonomamente attività terapeutica per la rieducazione funzionale delle disabilità motorie, psicomotorie e cognitive utilizzando le terapie fisiche, manuali e massoterapiche.
- - Il logopedista lavora nella prevenzione e trattamento riabilitativo delle patologie del linguaggio e della comunicazione in età evolutiva, adulta e geriatrica, utilizzando terapie logopediche di abilitazione e riabilitazione della comunicazione e del linguaggio, verbali e non verbali.
- - Il Terapista Occupazionale lavora nell’ambito della prevenzione, cura e riabilitazione di soggetti affetti da malattie e disordini fisici, psichici, sia con disabilità temporanee che permanenti, utilizzando attività espressive, manuali – rappresentative, ludiche, della vita quotidiana. Il terapista occupazionale utilizza sia attività individuali che di gruppo, promuovendo il recupero, il reinserimento, l’adattamento e l’integrazione dell’individuo nel proprio ambiente personale, domestico e sociale. Promuove azioni educative verso il soggetto in trattamento, verso la famiglia e la collettività.
- - L’ infermiere partecipa all’identificazione dei bisogni di salute della persona e della collettività identifica i bisogni di assistenza infermieristica della persona e della collettività e formula i relativi obiettivi; pianifica, gestisce e valuta l’intervento assistenziale infermieristico; garantisce la corretta applicazione delle prescrizioni diagnostico-terapeutiche; per l’espletamento delle funzioni si avvale, ove necessario, dell’opera del personale di supporto;
Una ulteriore caratteristica da sottolineare è rappresentata dal fatto che gli infermieri rispetto ai riabilitatori intervengono sulle singole situazioni critiche del paziente, il quale non viene seguito in maniera continuativa, e i risultati finali raramente vengono visti dall’operatore. Il lavoro dell’infermiere per gli aspetti sopracitati può essere considerato più alienante rispetto a quello dei riabilitatori.
Nelle sottoscale del test MBI, si evince che i riabilitatori e gli infermieri a rischio burnout (tab. 8 ) hanno lo stesso elevato livello di Esaurimento Emotivo, indice che il contatto prolungato con un’utenza disagiata inevitabilmente porta a un maggior dispendio energetico in termini emotivi. I riabilitatori rispetto agli infermieri mettono in atto una strategia di difesa con la Depersonalizzazione, tendono cioè a difendersi dallo stress assumendo un atteggiamento più distaccato da sé stessi e dal paziente, durante il lavoro clinico. Tuttavia vivono un maggior livello di Realizzazione professionale, continuano a mantenere un buon grado di soddisfazione nel lavoro, nonostante lo stress. Questo aspetto può essere considerato un fattore protettivo rispetto all’intensità della reazione di burnout, ulteriormente confermato dal fatto che i riabilitatori in burnout rispetto agli infermieri in burnout mostrano conseguenze meno gravi ed estese in termini di disturbo mentale (Test SCL-90, tab. 10), solo disturbi somatoformi contro vari e più gravi disturbi mentali: ossessioni, fobie, depressione etc., probabilmente contenute (nei riabilitatori) dallo sviluppo della difesa di depersonalizzazione e dalla persistenza del sentimento di soddisfazione professionale. Un ulteriore fattore protettivo nei confronti del burnout nei riabilitatori è rappresentato da un forte spirito collaborativo e di coesione che si viene a creare con i colleghi, risultante da una quotidianità lavorativa fatta di obiettivi da raggiungere (progetto riabilitativo multi professionale e programma riabilitativo individuale), elementi questi che mancano nelle specificità degli infermieri.
Inoltre i riabilitatori esercitano la professione principalmente basandosi sulla relazione empatica a due, riescono meglio a concentrarsi sui bisogni del singolo nell’ora di terapia, hanno quindi maggiormente modo di rielaborare le loro emozioni e ciò che accade a loro stessi e all’altro volta per volta, mantenendo un maggior controllo della situazione rispetto agli infermieri, che invece potrebbero sentirsi sobbarcati dai mille bisogni di tanti.
L’esordio del burnout nei riabilitatori è più precoce rispetto agli infermieri, cioè avviene a 35 anni e dopo 11 anni di lavoro, contro i 43 anni e dopo 18 anni di lavoro (tab. 9), tali differenze sono statisticamente significative e ciò potrebbe essere spiegato dal fatto che il rapporto dei riabilitatori con i pazienti nei primi anni di carriera potrebbe essere improntato alla risoluzione “a tutti i costi” del problema, dal fatto che l’entusiasmo iniziale di poter mettere in pratica tutto ciò di cui si ha conoscenza e competenza unito ai fattori di personalità, e a percezioni negative circa la salute organizzativa, come già ampiamente illustrato sopra, porti più precocemente a sperimentare condizioni di crisi emotiva nel lavoro, ma superato questo limite di adattamento iniziale, le probabilità di andare incontro al burnout si abbassa (diversamente dagli infermieri).
Concludendo, vista la prevalenza del burnout in linea con i dati della Letteratura, gli interventi auspicabili dovrebbero riguardare oltre al processo di valutazione ampiamente descritto nella tesi:
- - L’organizzazione del lavoro (comunicazione tra vertici aziendali e personale).
- - La formazione degli operatori.
- - Gruppi di supervisione, riunioni di equipe, debriefing.
- - Trattamento individuale attraverso il miglioramento delle condizioni lavorative e ambientali (Barbier, 2004; Patrick, Lavery, 2007), riduzione dell’isolamento degli operatori e organizzazione gruppi di supporto (Schraub, Marx, 2004).
Bibliografia
- - Fassio O., Galati D., L’operatore in un contesto di emergenza: motivazioni ed emozioni. Psicologia della Salute, 2002, vol. 1, pp. 13-26.
- - Freudenberger H. J., Burn-out, Anchor Press, Doubleday 1980.
- - Jervis G., Psicologia dinamica, Il Mulino, Bologna 2001.
- - Rogers C., Kniget M., Psicologia e relazioni umane, Bollati Boringhieri, Torino 1970.
- - Di Nuovo S., Commodori E., Costi psicologici del curare. Stress e burnout nelle professioni di aiuto. Bonanno Editore, Roma 2004.
- - Li Calzi S., Farinelli M., Taroni AM et al. Physical rehabilitation and Burnout: different aspects of the syndrome and comparison between healthcare professional involved. Eura Medicophys. 2006 Mar; 42 (1): 27-36.
- - Hatinen M.; Kinnunen U.; Pekkonen M; Kalimo, R., Comparing two burnout interventions: Perceived job control mediates decreases in burnout. International Journal of Stress Management. Vol 14 (3), Aug 2007, 227-248.
- - Leiter M.P. ”Conceptual implications of two models of burnout”. In Group &Organization Studies, 14, 1, 15-22: Sage Publications Inc. 1989.
- - Leiter M.P. Burnout Among Mental Health Workers: a Review and a Research Agenda, International Journal of Social Psychiatry, Vol. 42, No. 2, 90-101 (1996)
- - Piko B.F., Burnout, role conflict, job satisfaction and psychosocial health among Hungarian health care staff: a questionnaire survey. Int J. Nurs Stud 2006; 43: 311-31.
- - Maslach C. & Jackson S.E. The measurement of experienced burnout. Journal of Occupational Behavior, 2, 99-113. 1981
- - Sirigatti S. e Stefanile C., The Maslach Burnout Inventory: adattamento e taratura per l’Italia. Firenze: O.S. 1993.
- - Sirigatti, S., Stefanile C. e Menoni E., Per un adattamento italiano del Maslach Burnout Inventory (MBI). Bollettino di Psicologia Applicata, 187-188, 33-39.
- - Sirigatti S., Stefanile C. e Menoni E., Sindrome di burnout e caratteristiche di personalità. Bollettino di Psicologia Applicata, 187-188, 55-64. 1984
- - Sirigatti S., Stefanoni C., Menoni E., Nardoni G. e Taddei S. (1988). Caratteristiche metrologiche di una scala di misurazione del burnout. Bollettino di Psicologia Applicata, 187-188, 71-81.
- - Morasso G., Mirandola M., Piu G., Borreani C., Contribution to the italian adaptation of the Maslach Burnout Inventory, Bollettino di Psicologia Applicata , no202-03, pp. 31-36, 1992.
- - Derogatis L.M. SCL-90 R: Administration, scoring and procedures- Manual II (seconda ed.). 1983 Baltimore: Clinical Psychometric Research, 1983.
- - Derogatis L.M., Dalla Pietra L. Psychological tests in screening for psychiatric disorder. In Maruish, M. (Ed.), Psychological Testing in Treatment Planning and Outcomes Assessment. 1994. New York, Lawrence Earlbaum Associates.
- - Blomberg J., Lazar A., Sandell R. Long-term outcome of long-term psychoanalitically oriented therapies: First finding of the Stockholm outcome of psychoterapy and psychoanalysis study. Psychotherapy Research, 11, pp. 361-382. 2001.
- - Sarno I., Preti E., Prunas A. & Madeddu F. 2011. SCL-90-R Symptom Checklist-90-R Adattamento italiano. Firenze :Giunti, Organizzazioni Speciali.
- - Gough H. G., Heilbrun A. B. JR., Fioravanti M., ACL, Adjective Check List : Manuale, O.S., Organizzazioni Speciali, Firenze 1980,1992.
- - Del Rio G., 1990. Stress e lavoro nei servizi. sintomi cause e rimedi del burnout. La Nuova Italia Scientifica, Roma.
- - Walsh J. A., 1987. Burnout and Values in the Social Service Profession. In Del Rio G. [1990]
- - Barbier D., The burnout syndrome of the caregiver, Presse Med. 2004 Mar 27;33(6):394-9;
- - Patrick K., Lavery JF, Burnout in nursing, Aust J Adv Nurs. 2007 Mar-May;24(3):43-8.;
- - Brühlmann T., What is burnout syndrome? Praxis (Bern 1994). 2007 May 30;96(22):901-5;
- - Schraub S., Marx E., Burn out syndrome in oncology, Bull Cancer. 2004 Sep; 91(9):673-6.
- - Penson RT et al., Burnout: caring for the caregivers, Oncologist. 2000;5(5):425-34;
- - Bernardi M, Catania G., Marceca F., The world of nursing burnout. A literature review,. Prof Inferm. 2005 Apr-Jun; 58(2):75-9.
- - Le Blanc PM et al, Take care! The evaluation of a team-based burnout intervention program for oncology care providers. J Appl Psychol. 2007 Jan; 92(1):213-27.
Sitografia
- http://www.analisiqualitativa.com/
- http://www.funzioniobiettivo.it/
- http://www.gruppolara.it/
- http://www.ispesl.it/
- http://www.oisorg.it
- http://www.ilgruppoetico.it
- http://www.ncbi.nlm.nih.gov/sites/entrez/
- http://www.psicodiagnosi.it
- http://www.pedagogiamedica.it/
- http://psicologiadellavoro.org
- http://www.psychiatryonline.it
- http://www.psychomedia.it
- http://www.opsonline.it
- http://www.vertici.com/
- http://www.workhealth.org/
- http://www.workorganisation.org.uk/